2017年1月
歯周病と糖尿病(3)~歯周病はなぜ糖尿病に影響を及ぼすのか?~
昨日、歯周病局所から放出される炎症性サイトカインが、血流に乗って多臓器に運ばれ、インスリン標的細胞のインスリンシグナルを阻害する分子メカニズムをシンプルに書いた。しかし、これはあまりにもシンプル過ぎる。当然のことではあるが、歯周病にしろ、糖尿病にしろ、疾患の病態が分子レベルで完全に解明されているわけでない。なぜ、「糖尿病が起るのか」という本質的疑問に対して分子レベルで解明するために、日夜、基礎研究が精力的に継続されている。したがって、正確にいうと、「現時点の糖尿病発症の分子機構に照らしあわせて歯周病が糖尿病に与える影響の分子機構を考慮するならば」と断るべきではあるが、歯周病が糖尿病の悪化因子として着目されるのには、もう少し深い道理がある。
まず、インスリンがそのレセプタ―を介して、いかにGLUT4によるグルコースの細胞内取り込みをコントロールしているかについて説明しよう。
先ず、インスリンのレセプターへの結合により、レセプターに内在するチロシンキナーゼが活性化され,自己リン酸化される。次に、そのリン酸化チロシンにインスリンレセプター基質1(IRS-1)が結合し,このIRS-1がチロシンリン酸化される。リン酸化されたIRS1はホスファチジルイノシトール(PI)-3-キナーゼ(PI-3kinase)に結合し活性化され、活性化されたPI-3キナーゼはさらにプロテインキナーゼB(PKB)を細胞膜に引き寄せを活性化する。この活性化されたPKBはグルコース輸送体4(GLUT4)を細胞膜に移動させグルコースを細胞内に取り込み、同時にグリコーゲンシンターゼキナーゼ3を不活化し,グリコーゲンシンターゼを活性化することにより肝臓でのグリコーゲン合成を促進する。かくして血糖値は下がる。文章化するとこんな具合だ。
さて、一般的には肥満脂肪組織が多く産生していると考えられている炎症性サイトカインは、このインスリンシグナルのどこに関わって、結果としてインスリンシグナルを抑制するのか?
最も支持されているメカニズムは、アディポカイン(脂肪細胞によって産生されるサイトカイン)によって活性化されたJNK(Jun N-Terminal kinase)がIRS1(insulin receptor substrate-1)等のインスリン受容体基質のセリンリン酸残基をリン酸化し、インスリン受容体によるチロシンリン酸化阻害するというものだ。また、IL-6,TNF-α,レジスチンなどのアディポカインや高インスリン血症によっても発現が誘導されるSOCS(Suppressor of cytokine signaling)がセリンリン酸化したIRS-1の分解に関与することが確認されている。
すなわち、炎症性サイカインがインスリンシグナルを阻害しているポイントは、IRS-1ということになる。そして、炎症性サイトカインは、当然のことながら歯周病局所からだけでなく、メジャーな出所は脂肪組織だろう。要するに、糖尿病は慢性炎症と深いかかわりがあり、歯周病もその慢性炎症の一つである、ということだ。さらにいえば、糖尿病においてインスリン抵抗性が発生するのは炎症性サイトカインがそれを引き起こしている、という理解が重要だ。糖尿病の病態は炎症だ。だから、炎症の有様をモデュレートする「炎症性サイトカイン」は糖尿病をモデュレートするわけなのだ。
というわけで、炎症性サイトカインの放出は脂肪組織の専売特許ではなく、歯周病を病んだ歯周組織からもボンボン出てまっせ、だから未治療の歯周病を野放しにしておくことは糖尿病にとってまずいんだ、という理解でよいだろう。
参考文献:植木浩二郎. 慢性炎症の視点から見た2型糖尿病の成因. 糖尿病54(7):469-479.2011.
歯周病と糖尿病(2)~歯周病はなぜ糖尿病に影響を及ぼすのか?~
歯周病の存在がなぜ糖尿病にマイナスも影響を及ぼすか、その分子レベルの一般的説明としては、現時点では以下のようになる。
歯周病が発生している局所では、炎症に引き続き免疫応答が生じる。この免疫応答に参加する免疫担当細胞からはTNF-α、IL-6などの炎症性サイトカインが多量に放出されてくる。この炎症性サイトカインは、インスリンがその標的細胞のレセプターに結合してシグナルを細胞内に伝達し、細胞外のグルコースを細胞内に取り込ませるためのシグナル伝達を阻害する。(炎症性サイトカインがインスリンシグナルを阻害する分子機構については、後日説明する。)つまりインスリンの標的細胞にインスリン抵抗性を生じさせるというわけだ。
以上が、キモの部分だ。
また、「歯周病からサイトカインが出てくる」といったって、歯茎の一部の病気に過ぎない歯周病からのサイトカインがどれくらい多臓器に影響力を及ぼす能力があるのか疑問に思う向きには、口腔内の歯周ポケット内面の表面積の総和は結構大きな面積であり、およそ手のひらサイズに相当することより、手のひら全体に潰瘍が存在したらそりゃ多臓器にも影響が及ぶでしょ、という論理で説明されている。
参考文献
1 築山鉄平.宮本貴成. 歯科医療のイノベーションを考える. the Quintessence. Vol.36 No.118-141.2017
歯周病と糖尿病(1)
昨日、歯周病と全身のセミナーに参加する機会があったので、今日は歯周病と全身疾患のテーマでいこう。まずは糖尿病だ。
糖尿病は高血糖を起こす代謝異常疾患で、様々な合併症を引き起こすところが厄介だ。その合併症には心血管疾患や失明など、重大な物が含まれているので、糖尿病を甘く見てはいけない。長生きをしたかったら、糖尿病になってはならない。合併症で寿命を縮めてしまう。センテナリアンには、糖尿病と動脈硬化はほとんどないそうだ。だから、長生きしたい奴は絶対に糖尿病になってはいけない。僕も糖尿病になってはいけない。長生きしたいからな。でも、血糖値が少し高めなんだよううう~。だから、糖尿病の知識は真剣にとりいれるぞ。そして、生活習慣の改善で、血糖値を正常化するぞ。真剣にとりくめば必ずできる。疾患を予防したければ、その病態を理解することだ。そうすれば必ず改善できるはずだ。まずは、歯科医師にとってなじみの深い歯周病とリンクさせて、知識をブラッシュアップだ。
厚生労働省の平成24年の調査では、糖尿病が強く疑われる者(糖尿病有病者)は約950万人、糖尿病の可能性を否定できない者(糖尿病予備群)は約1,100万人と推計されている。糖尿病が強く疑われる者と糖尿病の可能性を否定できない者を合わせると約2,050万人だ。日本人口の16%だ。
一方、歯周病は、平成23年歯科疾患実態調査によると、日本人の約70%に何らかの歯周病の症状が認められ、軽度の歯肉炎まで含めると成人の80%が様々の病態の歯周病に罹患していることが報告されている。これってもの凄い数字だ。なぜ、凄いかというと、歯周病は糖尿病や心血管疾患をはじめ、多くの全身疾患に悪影響を及ぼす可能性があるからだ。だから、歯周病と全身疾患との関係性についてしっかり学ぶことは大いに意義があるのだ。
さて、糖尿病に戻るが、糖尿病は1型と2型に大別できる。1型はインスリンを産生する膵臓のβ細胞の破壊によりインスリンを産生出来なる結果、インスリンが欠乏するタイプの糖尿病だ。一方、2型はインスリン産生能は保たれているが、その分泌量が不足していたり、インスリンの指令をうまく細胞核に伝達できないタイプの糖尿病である。
さて、歯周病と糖尿病は、双方向に影響を及ぼしあうといわれている。つまり、糖尿病の存在は歯周病の進行を早め、同時に、歯周病の存在は糖尿病を悪化させるという関係がある。
糖尿病が歯周病を悪化させることは周知の事実だ。一方、歯周病が糖尿病に与える影響に関しては、多くのシステマティックレビューとメタアナリシスがあり、歯周病の治療を行うことにより、HbA1cが改善することは間違いないようだ(2)。
参考文献:
(1)厚生労働省HP
よく咬める咬合面形態について(2)
前回に引き続き、よく咬める第一大臼歯の咬合面とはどういった形をしているべきか?について考えてみよう。
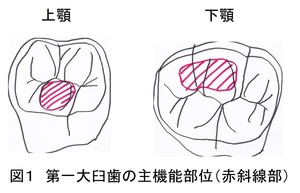
その前に、なぜ第一大臼歯なのか?だが、咬むパワーは第一大臼歯が最強だからだ。親知らずを除いた成人の永久歯列は上下で28本、片顎で14本の歯で構成されている(前歯6本、小臼歯4本、大臼歯4本)が、食物を粉砕圧搾する能力は、第一大臼歯が最も高いことが知られている。だから、第一大臼歯なのだ。
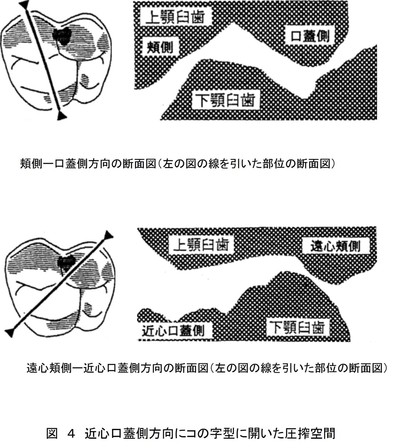
ところで、第一大臼歯の咬合面は、機能咬頭と非機能咬頭に区別される。そして、機能咬頭は食物を粉砕し、非機能咬頭は食物が粉砕されるための保持の役割を受け持つ。そして、機能咬頭とは上顎口蓋側咬頭と下顎頬側咬頭であり、非機能咬頭は上顎頬側咬頭と下顎舌側咬頭なのである(図1)。
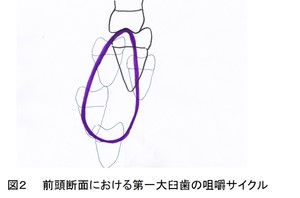
食物が潰されるためには、口を開けて下顎を下方に移動させ、最下方に達したら今度は、口を閉じて下顎を上顎に向けて上方に移動させ、最終的に下顎の歯を上顎の歯に打ちつけなければならない。この一連の下顎運動を咀嚼サイクルといい、前頭断面で観察した場合、不定形の涙滴状の形態をしており、開口路と閉口路は一致しない(図2)。
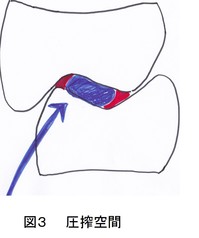
上図の赤線部で食物を”ぐちゃっ”と咬み潰すためには、食物がそのエリアにとどまる必要がある。そのためには上下の歯が咬み合った時に食物が逃げないような閉塞空間が存在しなければならない。その閉塞空間は、”圧搾空間”呼ばれてており、それを構成する壁は、上顎第一大臼歯の近心頬側咬頭内斜面、近心口蓋側咬頭内斜面、および斜走隆線からなる。また、側方滑走運動運動から終末位の咬頭嵌合位にはまり込んでいく際、食物は閉塞空間に追い込まれるが、近心口蓋側方向のみに解放された空間が出現する。この開放された空間は食片の遁路であり、圧搾された食片は、近心口蓋側方向に流れて歯面から口腔内に流れ落ちていくと考えられる(図4)。
以上の事実から、「よく咬める咬合面形態とは?」の回答として結論づけられることは、上記の「圧搾空間を確実に出現させる」咬合面、ということになる。そして、その圧搾空間を確実に出現させる具体的なポイントとは、1)上顎の頬側咬頭が下顎の頬側咬頭を十分に被蓋していること、2)下顎歯列の咬頭が上顎の窩にきちんと嵌合していること、つまり正確な咬頭嵌合を再現していること、に他ならない。
参考文献:
(1)中村健太郎.なぜ第一大臼歯を保存しなければならないのか? the Quintessence. Vol.35. No.6. 50-54.2016.
(2)渡辺淳史.側方滑走運動による上下大臼歯間の接触間隙の変化.補綴誌.39.517-529.1995.
セラミック冠が推奨される一番の理由とは
歯冠修復治療において、オールセラミック冠は、金属冠や金属焼き付けポーセレン冠を抑えて第一選択の座を占める勢いで普及してきている。確かに、セラミック冠は金属冠に比較して優れた特徴を持っている。たとえば、表面が滑沢故にプラークが付きにくい、金属色でなく白い歯が入る、金属アレルギーが起らない、などである。これらは、真実なので、確かにセラミック冠の優位性を示す根拠ではある。
しかし、僕がセラミック冠を推奨する一番の理由は他にある。それは、マージンの位置を歯肉縁上に設定できる点だ。マージンの位置に関しては、歯肉縁より上に置く、歯肉縁に一致させる、歯肉縁より下に置く、の3通りの方法がある。このうち、歯周病の管理面からは、歯肉縁より上のマージンが絶対に良い。プラークコントロールをし易いからだ。それを裏付けるエビデンスはいくらでもある。マージンを歯肉縁上に設定した方が長期的に歯周病に罹患しにくいのだ(1)。
マージンは歯肉縁上に設定する方が絶対に歯周病を管理しやすいのだが、問題は金属焼き付けポーセレンなどの金属をフレームに使用するタイプの修復物はマージンがブラックになるので、前歯部では歯肉縁上に設定しにくいことだ。してもよいが、決して審美的な結果にはならない。ところが、オールセラミック冠では、マージンが歯質と同様の色であるゆえに、歯肉縁上にマージンを設定しても目立たない。ゆえに平気でマージンを歯肉縁上に設定できるわけだ。これは、歯周病にならないように管理する上で、絶大なアドバンテージだと思う。この点で、セラミック冠はメタルを使用する歯冠修復物よりも優れており、これこそがセラミック冠をお勧めする一番の理由なのだ。特に、生活歯の場合、セラミックの歯肉縁上のマージンは全く目立たず、ベストだ。
参考文献:
認知症に歯科が貢献できる理由
昨日、認知症患者さんの歯科治療は容易ではない、と書いた。もちろん、歯科治療の介入は認知症患者さんの生活の質を高めることに貢献できると思う。しかし、認知症のステージと歯科の貢献能力の関係を考えてみると、進んでしまった認知症患者さんの口腔機能の回復という貢献に比較して、認知症の進行を抑制したり、認知症を予防したりする貢献の方が、はるかにその度合いが高いと思う。つまり、歯科治療は、認知症を予防できるのだ。
よく咬める状態を保つことで、認知症の発症頻度を下げることができるエビデンスはある。2つのコホート研究を参照してほしい。たとえ、歯周病で歯を失ったとしても、きちんと適合した義歯を作製して、それを使用していれば、使用しない場合に比べて、はるかに認知症になりにくいのだ。
この点は重要だ。超高齢社会を迎えて、われわれ歯科医師は国民の認知症予防に貢献できるということは、素晴らしい。歯科医療に大きなやりがいを感じずにはいられない。
われわれ歯科医師が国民の認知症予防に貢献できるためには、ポイントは二つあると思う。その一つは、よい口腔機能を保つことの重要性、わかりやすく言えば、歯科治療でよく咬めるようにすることで認知症の発症率を下げることができる事実を、国民にあまねく知らせることだろう。国民に知ってもらわなければ、われわれは力を発揮できない。
二つ目のポイントは、歯を失ってから義歯で機能回復を図るのでなく、やはり歯を失わないように予防に力点を置くことだ。これは政策レベルでも、歯科医院レベルでもそうだ。歯科衛生士の能力を最大限に発揮してもらい、国民の認知症発症をストップさせること。これは重要だ。
僕は、当面、こういったスタンスで、治療だけでなく、齲蝕や歯周病の予防を重視した臨床を展開したい、と思っている。
認知症高齢者に歯科医師として出来ること
平成28年版高齢社会白書は、二宮利治教授(九大)らの研究を引用し、平成24年には高齢者の7人に1人が認知症であったものが、平成37年には5人に1人になるとの見通しを示している。こういった社会の到来を、僕らはどうとらえたらいいのだろう?また、歯科医師としてどう対処したらいいのだろう?今日はそういったテーマで考えたい。
認知症患者の歯科治療は容易でないだろう。先ず、コミニュケーションがとりづらいだろうし、本人が歯科治療の介入を拒むこともあり得るからだ。しかし、それでも認知症患者の歯科治療は重要である。なぜなら、現時点で認知症の有効な治療法は確立していないので、認知症は予防が肝要だからだ。また、低栄養が認知症の発症や進行を促すことはよく知られている。よって、歯科医療が認知症予備軍の方々の口腔機能の維持、向上に介入することで、認知症の発症を予防したり、初期の病状の進行を抑えたりすることが可能と思われるからだ。われわれ歯科医師の責務はとても重大で、かつやりがいがあると思う。
しかし、言うは易し、行うは難しだ。現時点で、歯科医療者側は有効な対処の手立てをもっていないといっていい。だから、認知症患者向けの接遇技術の修得は、とても大切にとらえたい。
今日のテーマは重いものだが、歯科医療従事者にとっては極めて重大なテーマだ。真剣に考えることで、歯科の未来が開けるだろう。少なくとも歯科医師である僕の未来は明るいと思うのだ。
参考文献:服部佳功.認知症高齢者に対する歯科医療のあり方を考える. the Quintessence.Vol.36. No.1. 41-42.2017
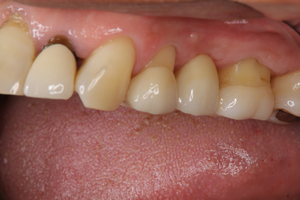
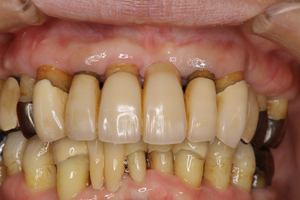
インプラント周囲角化歯肉の存在はインプラント周囲炎の予防に必要だ
今日は、インプラント周囲の軟組織が角化歯肉ゼロの状態のケースに、遊離歯肉移植を用いた付着歯肉形成術を行ったので、そのテーマで書く。
少し前までは、インプラント周囲炎のなり易さと周囲軟組織の角化歯肉の量については、関係性があることは推察されていたが、必ずしも決定的なコンセンサスが得られていなかった。すなわち、インプラント周囲炎を起こさないために、インプラント周囲に最低2ミリの幅の角化歯肉の存在が必須であるとする意見と、角化歯肉の存在は必ずしも必須でないとする意見が両立していたのだ。ところが、現在ではこの議論には終止符が打たれ、インプラント周囲に最低2ミリ幅の歯肉の存在がインプラント周囲炎を予防することが決定的となっている。
自分の臨床でも、インプラント周囲に角化歯肉が存在していた方が、存在しないよりも明らかに炎症が起りにくいと実感している。インプラント周囲炎の原因はインプラント周囲のプラークの堆積であることは間違いない。角化歯肉の存在がなぜ必要かというと、角化歯肉が存在する方がブラッシングによる口腔清掃が効果的に行えるからだ。角化歯肉がないと、薄い粘膜に歯ブラシの硬いナイロンの毛先が触れると痛いので、ブラッシングが効果的に行えないのがプラーク停滞の原因といえる。
その結果、周囲に角化歯肉を欠く薄い軟組織しか存在しないインプラント周囲は、易出血性であり、ポケットは深くなりがちで、炎症を伴うようになる
だから、インプラント周囲炎の予防として、たとえ形成手術を行ってまで角化歯肉を確保することは、手術侵襲を加えるマイナス面を差し引いても、大きなプラスが残る。決して容易な手術ではないが、インプラントを長期に安定化させたければ、やる価値は十分にあると思う。
PGC-1αとマイオカインIrisin
昨日は、健康寿命の延伸のためには、生涯、骨格筋を使い続けることが重要なのだ、というようなことを書いた。筋肉はありがたいものなのです。で、今日のテーマも筋肉だ。
筋肉がありがたいものである、ということを分子レベルで理解してみたい。
先ず、PGC-1αという分子が重要だ。そのわけは、運動により、骨格筋内のミトコンドリアの量が増え、遅筋(持久力に富む筋肉)が増える、といったリモデリングが起るが、そういった運動によるリモデリングに、PGC-1αが深くかかわっていることが明らかとなったからだ。前述の骨格筋のリモデリングにより、エネルギーが消費され、体重減少が見られ、その結果、メタボリックシンドロームが抑制される。
PGC-1αとは、遺伝子の転写を調節する物質で、褐色脂肪細胞や骨格筋、肝臓などの代謝の活発な部位に多く存在している。骨格筋にも豊富に存在し、運動することにより、その刺激が核内のPPGC1-αに伝えられ、これは転写調節物質であるから、いくつかの遺伝子の発現を増加させるのだ。そして、そいくつかの遺伝子が発現した結果起こる現象は、ミトコンドリアの数の増加、ミトコンドリアの機能向上、脂肪酸β酸化の増強、遅筋の増加、GLUT4の増加による糖の細胞内への取り込み増加、などだ。
また、最近、注目されていることだが、筋肉は「イリシン」というマイオカイン(筋肉が産生する生理活性物質で、筋肉が出すホルモンと考えてよいもの)を分泌している。この「イリシン」が注目なわけは、イリシンは運動により分泌され、白色脂肪細胞を褐色脂肪細胞へと分化させることで、エネルギー消費量を増加させていることだ。つまり運動したら、脂肪が減って痩せるのはイリシンのおかげというわけだ。されに興味深いことに、糖尿病の患者では骨格筋のPGC-1αの発現が少ないことだ。
これって凄いことだ。運動は全身の臓器に多様な恩恵効果をもたらすことは昔から知られていたが、具体的に、どうして全身に良い効果が及ぶのか、これまでいまひとつ不明な感じだった。しかし、イリシンの発見により、運動の結果、具体的に骨格筋でPGC1-αの発現の上昇がイリシンの増加をもたらし、骨格筋からなんらかの因子が分泌され、多臓器に影響を及ぼす可能性が現実的になったことを意味ししている。イリシンが、運動が全身に及ぼす多様な効果を、新概念として分子レベルで説明できることになる。
これって、おそらく運動療法が見直されることになると思う。糖尿病の一療法に過ぎなかった運動療法が、もっと注目を浴びる療法になりそうだ。あるいは、運動しなくても運動したのと同じ効果をもたらす薬剤の開発も可能になりそうだ。これって、やっぱり凄い発見だ!
参考文献:山下 敦、亀井康富.骨格筋と脂肪組織にかかわる最近の話題.化学と生物.Vol.53.No1. 1-2.2015.
サルコペニアと摂食嚥下障害
先日、県の歯科医師会のセミナーで摂食嚥下障害について学んだので、摂食嚥下に興味を持った。今日のテーマは、サルコペニアと摂食嚥下障害だ。摂食嚥下障害の原因疾患のトップは依然として脳卒中だが、近年は社会の超高齢化に伴い、サルコペニアの摂食嚥下障害が注目されている。
さて、サルコペニアの発症機序について考える良いヒントがある。それは、脳卒中など明らかな摂食嚥下障害を引き起こす疾患のない入院患者の約4割に接触嚥下障害を認めたとする報告だ。自分も入院経験があるが、入院すると先ず間違いなく運動不足に陥る。ベッドで寝るだけの生活だからだ。これは筋肉の廃用だ。経験から言っても、運動不足はサルコペニアの危険因子だといえる。
さらに低栄養もサルコペニアの危険因子として知られている。低栄養だからサルコペニアになるのか、サルコぺニアだから低栄養になるのか知らんが、低栄養も間違いなくサルコペニアと関連している。一日中、寝たきりで、ボーッとしていたら腹もすかんでしょう。だから食べれないので、じきに低栄養になる。
さて、摂食嚥下障害の治療だが、その基本は運動療法と栄養療法を併用したリハビリテーション栄養が考えられている。とにかく、入院しても早期離床させ、絶食期間を短縮し、物を食わせるべし。これって、サルコペニアの治療に限らず、良く運動し、バランスの取れた栄養を取ることは、健常者の健康の基本じゃんか。
健常者においてはサルコペニアにならないよう、日常生活において、とにかく、動物の原点に立ち、ごぞごぞと絶え間なく動き、食べることに執念を持つべし。そして、不本意ながら、何らかの疾患にかかったら運動どころではないから入院するなり、自宅で療養するなりせざるを得ないが、その場合でも完全に機能停止しないように注意せよ、ということだろう。風邪をひいたときなど、体がだるいから、一日中寝込みたくなるが、そのような絶対安静的な状況は必要最小限にとどめ、とにかく活動を停止してはいけないのだ。重たい体を引きづって、無理をすべし。そのような気概が健康寿命を長く保つためには必要なんだろうな、と思う。
参考文献:森 隆志. サルコペニアの摂食嚥下障害.日本静脈経腸栄養学会雑誌 Vol.31 No.4 949-954.2016.