2012年9月
今日は破折した左下第一大臼歯を抜歯し、GBRを行いました。
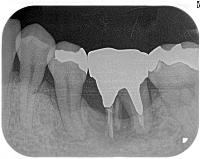
左下第一大臼歯は近心根が破折し、歯根周囲の歯槽骨は大きく吸収しています。
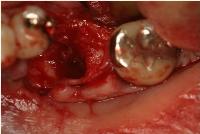
抜歯をし、抜歯窩の不良肉芽を30分ほど時間をかけて徹底的にソウハしました。
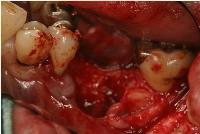
ソウハが完了した抜歯窩です。
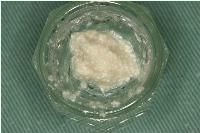
使用した骨補填材です。

今回は、完全自己血由来の多血小板血漿を作製する過程で得られるフィブリンゲルをメンブレンとして用いました。
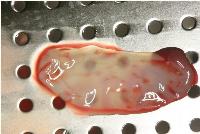
得られたフィブリンゲルを圧延すると、弾力性に富んだ、丈夫なメンブレンが出来上がりました。
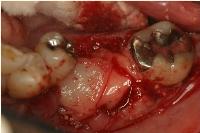
このメンブレンを2枚用いて、充填した補填材を被覆しました。
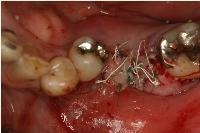
周囲粘膜同士を先ず縫合し、続いてメンブレンを周囲粘膜と縫合しました。
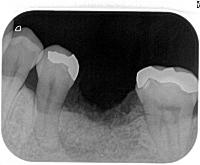
術後のデンタルXPです。
今日は無歯顎の右上顎に2本のインプラントを植立しました。
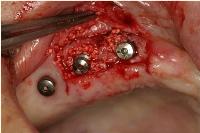
以前に右上3,5部に植立したインプラントが動揺をきたしたので、本日、リカバリーのために同部に2本、アストラテックインプラントを再植立しました。
術後のデンタルXPです。
今日も大阪国際会議場にいます。

日本口腔インプラント学会第二日目です。

今日は大阪国際会議場で開催されている日本口腔インプラント学会に参加しています。

本日は、大阪国際会議場で開催されている第42回日本口腔インプラント学会学術大会に参加しています。
午前中は第2会場の「若手インプラントロジストのためのワークショップ」を聴講しました。インプラント治療の介入時期ーその役割とタイミングーというテーマで3人の若手演者の発表を興味深く聴きました。なかでも歯周病患者に対するインプラント治療において、どのタイミングでインプラントが介入すべきか、というテーマの発表では、先ずは歯周初期治療を徹底的に行い、感染のリスクが軽減してのちインプラントを登場させるという歯周病専門医の意見には、やはり基本はそうであろうと共感を持って拝聴しました。
歯周病に罹患している歯に対して咬合力が外傷的に作用している場合、病状の進行を早く止めるためにもインプラントで早めに咬合支持を補強したいところですが、かといって救済のためにやってきたインプラントまで感染してしまったのではミイラ取りがミイラになってしまいますから、これはいけません。きちんと歯周病の管理をしておいてからインプラントを登場させる順番は原則的に正しいと思います。

午後は特別会議場での国際セッションを聴講しました。



イブニングセッションは第5会場の「インプラント治療に必要な咬合検査法」を聴講しました。顎骨の中で僅かに動く天然歯と動かないインプラントが共存している口腔内で、どのように咬合調整を行うべきか、というのは自分にとっても極めて興味深いテーマです。
このガイドラインに基づけば、強く咬み締めると25~40μm沈む天然歯と沈まないインプラントの咬合接触は、強く咬んだ時に上記の基準を満たすように調整すればよい、ということになるのでしょう。自分もインプラントの咬合調整は、マキシマムで咬んだ時に上記の基準を満たすように、普段から咬合調整しているつもりです。それでも下顎がインプラントで上顎が天然歯の場合、ハンマーのように強く打ちつける下顎インプラントに負けて上顎のハイブリッド前装冠の咬合面がチップすることがよくあります。天然歯の咬合は常に移ろいゆくものであるだけに、天然歯と共存するインプラントの咬合調整も、常に天然歯と調和する様に咬合調整を継続しなければいけないということになります。インプラントは奥が深いです。
昨日は上顎無歯顎ケースに2本のストローマンインプラントを植立しました。
このような上顎の無歯顎ケースにインプラントオーバーデンチャーを作製する計画を立てました。
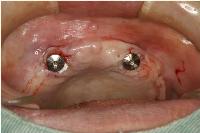
そして70歳以上のご高齢であることを考慮して最小限度の侵襲を心がけ、口蓋側に凸の弧を描く半円切開(インプラントの植立位置を中心とする)を歯槽頂粘膜に加えました。
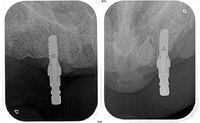
植立されたインプラントのデンタルX線写真です。
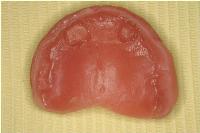
現義歯のコピーデンチャーの内面にティッシュコンディショナーを添加し、インプラント部を十分にリリーフして、埋入直後から装着していただきました。
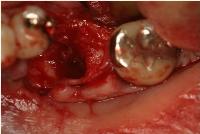
昨日は右上4、6、7のアストラテックインプラント上にセラモメタル冠を装着しました。
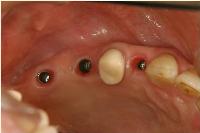
右上4,6,7のアストラテックインプラントのプロビジョナル冠を外し、これからアバットメントをインプラントに接続する直前のインプラント周囲粘膜の状況です。
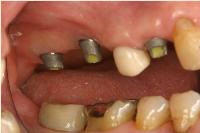
アバットメントを25Nでスクリュー固定しました。
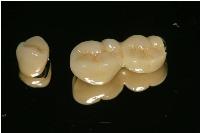
このアバットメントの上にセラモメタル冠をセメントで装着固定していきます。
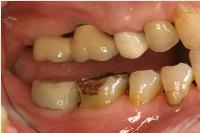
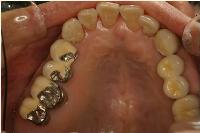
セメントで固定されたセラモメタル冠の側面観です。
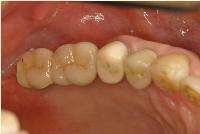
最終補綴物の咬合面観です。
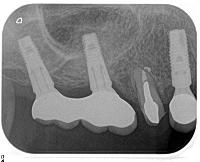
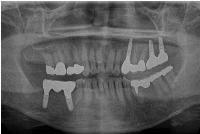
右上4,6,7インプラントに装着されたセメント固定式のセラモメタル冠のデンタルX線写真です。
昨日は上顎無歯顎症例にボーンアンカードブリッジを装着しました。
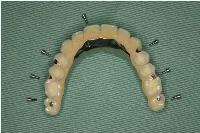
昨日、このようなスクリュー固定式のボーンアンカードブリッジを、72歳の女性の上顎無歯顎ケースに装着しました。
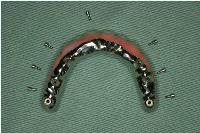
基本の構造は、 CAD/CAMで製作されたワンピースのメタルフレームにレジン製の人工歯および歯槽部が接着されています。
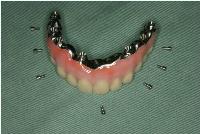
粘膜面の形態はインプラント周囲に空隙が確保されており、同部に歯間ブラシやフロスが到達できるようにして、インプラント周囲炎を起こさないように配慮されています。
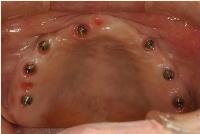
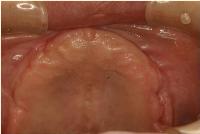
本日のブリッジ装着直前の口腔内粘膜の状態です。
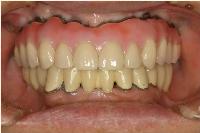
ボーンアンカードブリッジを装着した正面観、および両側面観です。
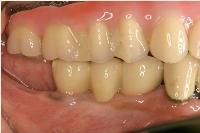
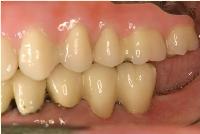
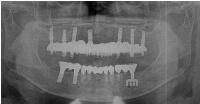
今後、定期的に咬合と清掃状況をチェックさせて頂き、長期的に安定して永く口腔内に補綴物がとどまる様に管理させていただきます。
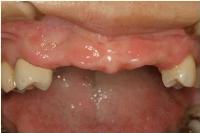
今日はエムドゲインを用いた下顎前歯の歯周再生療法を行いました。
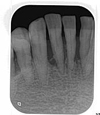
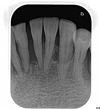
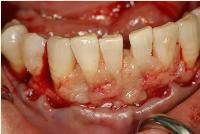
右下5~左下4は高度に進行した歯周病で、骨吸収が著明です。
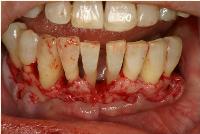
先ずフラップを剥離し、徹底的なデブライドメントを時間をかけて行いました。
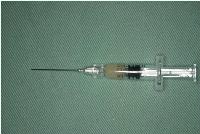
その後、エムドゲインゲルを凍結脱灰乾燥骨と混和した補填材を調整しました。

その粘度を獲得した骨補填材を、骨欠損部に補填します。
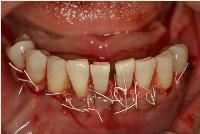
マットレス縫合で、緊密に注意深く縫合しました。
歯頸部に少しはみ出しているものは、エムドゲインではなく余剰の吸収性コラーゲンです。
今日は上顎前歯に4本のアストラテックインプラントを植立しました。
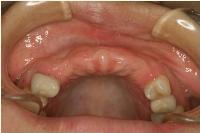
i-CAT社製のCTサージカルガイドを準備して、手術に臨みました。
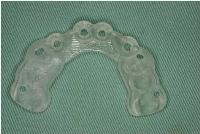
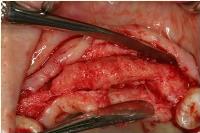
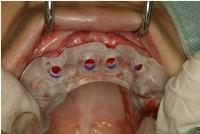
その結果、右上1、左上1、左上3は適正であったけれども、右上3のみはやや口蓋側よりに位置しており、口蓋側壁の裂開が起こったので、この部位だけ術者主導で起始点を1.5ミリ唇側にずらすとともに、進入角度をやや口蓋側に傾斜させてあらためてドリリングしました。
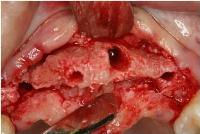
次に、少しずつオーギュメーターで埋入窩を拡大する操作を行いましたが、この時、左上1の唇側の骨壁が破折し、裂開が生じました。
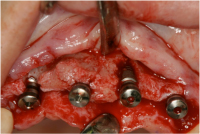
オッセオスピード 径3.5 長さ11ミリを、4か所に埋入しました。
裂開をきたした左上1は、インプラントの唇側のスレッドが露出しています。
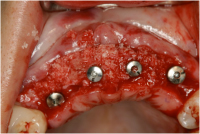
左上1だけでなく、すべてのインプラントの唇側骨面、ならびに歯槽頂付近にFDBAを補填して骨壁の厚みを増加させました。
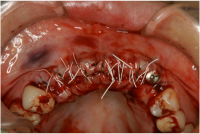
粘膜骨膜弁を復位し、高密度PTFE糸でしっかりと創縁が接近するように水平マットレス縫合変法を加え、さらにモノフィラメントナイロン糸でその間を緊密に縫合しました。
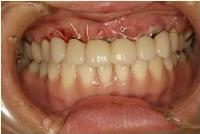
最後に、あらかじめ、術後の創の保護、ならびに審美性の確保の目的で準備していた特殊な形態の仮部分床義歯を装着しました。
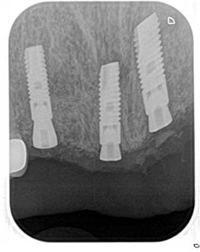
術後のデンタルX線写真です。
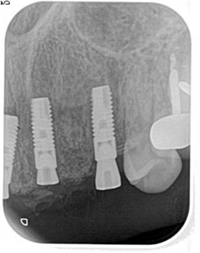
今日も左上顎臼歯部を抜歯後、ソケットプリザベーションを行いました。
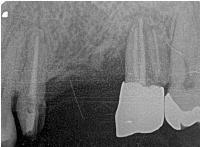
左上6は、高度歯周病で頬側の歯槽骨壁は根尖まで骨吸収をきたしています。
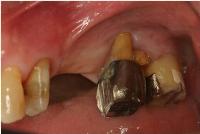
まず、抜歯し、徹底的に肉芽をソウハしてみると、大きな骨欠損が生じていました。
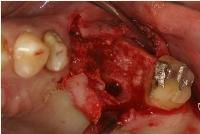
この部位に近い将来、インプラントを植立したいので、本日は同部にソケットプリザベーション(抜歯後の骨造成)を行いました。
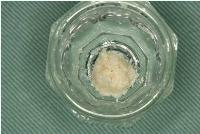
骨補填材には、昨日同様、FDBAにエムドゲインを混和したものを用いました。
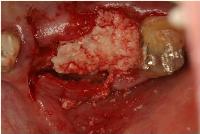
さらに、補填材の表面を吸収性コラーゲン膜でカバーしました。
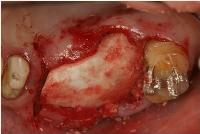
続いて、粘膜骨膜弁を高密度PTFE糸で縫合しました。
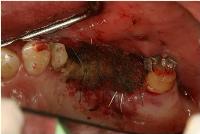
露出した膜表面は止血用コラーゲンをギューギューに圧接し、周囲粘膜とモノフィラメントのナイロン糸で縫合し、リテンションをかけました。
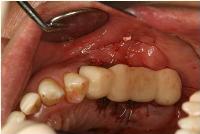
最後に、テンポラリーブリッジを前後の歯に仮着し、オペを終了しました。