2016年11月
抜歯即時インプラント埋入における埋入深度について
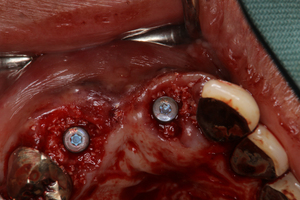
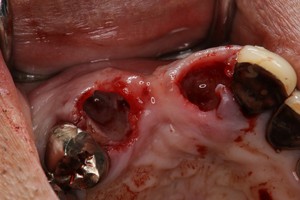
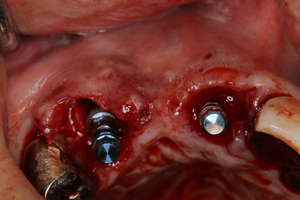
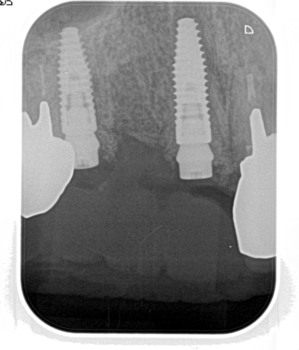
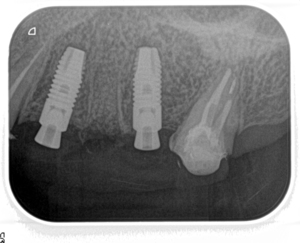
ところで,抜歯窩に即時にインプラントを埋入する場合には,インプラントと骨壁とのギャップを骨補填材で充填するのだが,この場合,歯槽骨辺縁の高さは,1年後には埋入時の高さより0.15mm根尖側に向かって骨吸収により下がるという報告がある.埋入後,ある程度の骨吸収が起こることを想定して埋入ポジションを決定することが重要になって来るわけだ.
修復物の試適の重要性
インプラントの表面性状と骨との結合の早さ
インプラントが骨とどのように結合するかについて書く.以前,Brånemarkらは,インプラントが骨と結合する状態をオッセオインテグレーションと呼んで,特殊な結合様式が存在するかのような認識をしていた.しかし,1994年,Albrektsonらは,インプラントと周囲の骨との結合は「機械的な篏合(かんごう)」に過ぎないことを報告した.つまり,インプラントと骨との結合は特殊な化学的結合ではなく,インプラント表面に周囲骨が機械的に食い込んでいるだけなのだ.したがって,多くの接触面積をもって,しっかりと骨が食いつきやすいように,インプラント表面性状に各メーカーは工夫を凝らしてる.
たとえば,アストラテックインプラントは,二酸化チタンによるブラスティングでインプラント表面に5~20μmのピットサイズの均一なくぼみを持つ粗造面を作り出し,「Tioblast」という商標で発売している.最近では,この「Tioblast」処理をさらにフッ化処理することにより,さらに小さなグリッドを形成し,ナノサーフェイス化することに成功しており,2005年より「Osseospeed」という商標で発売している.フッ化処理は表面へのカルシウム沈着を起こさせ易くすることがわかっており,インプラント表面での骨形成が促進されることが期待できる.
以上は,アストラテックインプラントの例であるが,その他のメーカーも同様にその表面性状に独自の工夫を凝らし,インプラント表面での骨形成促進スピードを競っている. 例えば,ストローマン社のインプラントは,チタン表面をラージグリットのサンドブラスト処理した「SLAサーフェイス」を持ち,短期間で骨との結合が起こることを誇っている.最近では,さらに「SLActive」へと進化し,埋入後3~4週間での荷重が可能であることがメーカーにより謳われている.自分の臨床実感でも,確かに「SLActive」は早い.
インプラントと骨との結合の強さの度合いは,「インプラント定数」を測定することで判断できる.プローブから磁気パルスを「スマートペグ」に発信し、共振周波数を測定することでISQ値(インプラント定数)を算出・表示する「オステルメンター」という器械を用いることで測定できる.
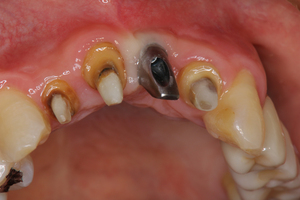
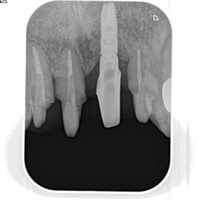
右写真は,インプラントにペグを接続した状態である.このペグに向けて磁気パルスを発信し,共振周波数を測定する.このケースはアストラテックインプラントであるが,埋入後2カ月丁度で,「80」という数字を打ち出していた.一般に70以上で荷重をかけてよいことになっているので.この数字は非常に良い.「Osseospeed」といい,「SLActive」といい,最近のインプラント表面性状の進化には目を見張るものがある.一昔前は埋入後の標準的免荷期間が3~6カ月であったことを考えると,インプラント表面性状は飛躍的進化を遂げている.
インプラント周囲炎
今日は,地元高松市で開催された日本口腔インプラント学会中国四国支部学術大会でインプラント周囲炎に関する発表をさせてもらったので,インプラント周囲炎について書きたい. インプラント周囲炎を起こしているインプラント周囲ポケットから検出される細菌は,概ね,天然歯の歯周病を発症している歯周病原菌と変わりない. Pg(Porphyromonas gingivalis) ,Tf ( Tannerella forsythia) ,Td (Treponema denticola) を中心とした細菌叢が検出されている.そして,インプラント周囲炎を起こしているインプラント周囲ポケットからはBOP(歯肉出血 Bleeding on Probing)が認められることも天然歯同様だ.つまり,インプラント周囲炎を引き起こす細菌は,隣在する天然歯に存在する歯周病原菌が感染しているのだ.だから,インプラント周囲炎の予防のためには,インプラント治療に先立って,天然歯の歯周治療を完了させておくことが極めて重要ということだ.
歯周病の最新病因論(2)
前に歯周病の主たる病原菌は,Porphyromonas.gingivalis, Tannerella forsythia, Treponema denticola に絞られて来た,と書いた.今日はその中でも主犯格の P.gingivalisについて書く.
P.gingivalisは誰の口の中にもいる常在菌だ.だから,歯周病を発症していない人の口の中にも,不顕性感染として存在している.そして,このものは普段,おとなしい振りをしているが,環境が整えば凶悪性を発揮してくる,その環境とは出血だ.P.gingivalisは,栄養素としてヘム鉄(血液の中の赤血球に含まれる)の摂取が欠かせず,これがないと活発な増殖できない.よって,出血のない歯周ポケットでは,P.gingivalisはおとなしくしているので,歯周病は発症しない.しかし,ポケットの中に出血が起ると,がぜん元気に増殖を開始し,凶悪性を発揮し出すのだ.
歯周ポケットの内縁上皮はプラークの沈着や宿主の抵抗力の低下によって ,P.gingivalis以外の細菌が炎症を起こす.その結果,ポケット内面の粘膜面に潰瘍が生じ,出血が起る.そして,最悪の歯周病菌であるP.gingivalisが眠りからさめ,暴れまくって歯周組織を破壊する,というわけだ.
つまるところ,歯周病の発症のトリガー(きっかけ)は,出血ということになる,歯周基本治療として行われているスケーリングやルートプレーニングの目的は,この出血の阻止にあるのだ.機械的な歯面清掃により,バイオフィルムは大きく減少し,出血が治まる.そして歯周病が発症しない状態に戻る.
.
スピーの弯曲
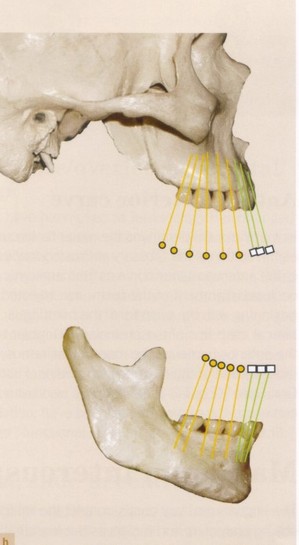
日々の自分の臨床の中で大切にしているものの中のひとつに咬合平面がある.咬合平面とは,簡単に言うと,歯列を構成する各歯の咬む面で構成される平面だ(写真左).といっても,全くの平面ではなく,それは多少弯曲している.側方から見ると,前歯から小臼歯,そして大臼歯にむかって緩やかに上方に向かって反りあがっている(写真中).そして,前後方向から見ても,咬合平面は下を凸にして緩やかに弯曲している(写真右).
スピーの弯曲とは,側方から見た場合の緩やかに上方に反り上がる弯曲のことだ(写真中).
写真は下記の文献から引用.
参考文献:Martin Gross.The science and art of occlusion and oral rehabilitation. London, Quintessence Publishing,2015.
なぜ,このような弯曲が存在するかというと,それは顎骨の中で各々の歯の軸が少しづつ異なっていることに由来する(写真).そして,なぜ咬合平面が重要かというと,その理由の一つには快適に,よく咬める状態にするために必要だからである.
咀嚼する際に,下顎骨は上顎骨に対して単純な上下運動だけのタッピングをしているわけではない(凍えた時には,ガチガチ歯を鳴らしてタッピングしているだろうが).咀嚼する際の下顎骨の運動について述べると,下顎骨は中央から,一旦,側方かつ後下方に移動する.そこから再び元の位置に戻ってくる際,上下の歯が接触して,両者の間に挟まっている食物が破砕され,最後の終末位(咬頭嵌合位)でものがぐちゃっと潰されてこなれる,という具合になっている.
スピーの弯曲は,下顎の咀嚼運動において,上下の歯が不必要に終末位以外で接触しないようにする為に必要なのだ.また,上下の歯列間の間隙を適切に保つためや,食べ物を歯の咬合面というテーブルに乗せて咬み砕きやすいようなお膳立てをするためにも役立っている.
さらに,スピーの湾曲は,咀嚼以外にも,非機能運動であるブラキシズムにおいて,犬歯誘導が適正に機能して臼歯のディスクルージョンを保証するためにも必要であり,このためにも重要だ.
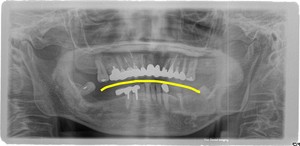
したがって,右のパノラマX線写真のように,スピーの湾曲が逆転している場合は,咬みにくさにつながり,是正されることが望ましい.
咬合平面は,咬みやすさの問題だけでなく,全身の姿勢や腰痛などの問題にも関係しているので重要だ.詳細については,本HPの”Dentist"に書いたので,よかったら読んでいって欲しい.
歯周病の最新病因論~歯周病は歯周組織と歯周病原菌との共生関係の破たんで発症する~
歯周病のことについて書こう.歯周病の病因論も,21世紀になってかなり変わってきた.どういう風に変わったかというと,以下のようになる.
1) 20世紀の病因論では,歯周病の原因菌は10数種存在していたが,21世紀の病因論では,レッドコンプレックスと呼ばれる,Porphyromonas gingivalis(ポルフィロモナス・ジンジバリス),Tannerella forsythia(タネレラ・フォーサイシア,Treponema denticola(トレポネーマ・デンティコーラ) の3菌種に限定された.中でも最強に悪い主犯格が,P. gingivalis(ポルフィロモナス・ジンジバリス)と考えられるようになった.
2)20世紀の病因論では,歯周病菌の病原性が変化することは知られていなかった.21世紀の病因論では,バイオフィルム内の歯周病原菌の病原性はポケットの環境によって変化することが知られるようになった.つまり,ポケットに出血があるとき,病原性が高まることが明らかとなった.
3)20世紀の病因論では,歯周病の発症や進行に個人差があるのは,免疫力に個人差があるからだと考えられていた.21世紀の病因論では,歯周病の発症や進行に個人差があるように見えるのは,バイオフィルムと歯周組織の間の共生関係のあり方が個人,個人で異なるからだと考えられるようになった.つまり,ある人に歯周病菌が感染してもその人の歯周組織の抵抗性が強ければ発症せず共生関係を築く(つまり,共存共栄関係を築く)のだが,歯周病菌の病原性と歯周組織の抵抗性のバランスが崩れて,歯周病原菌の病原性が歯周組織の抵抗性を上回るようになった時,歯周病が発症すると考えらるようになった.つまり両者の共生関係が破たんした時,歯周病が発生すると考えられるようになった.
という風に,歯周病学が変化している.上記の内容は下記の文献を参考にしているのだが,この本の最後の方で,「歯周病は完治させられない」という身も蓋もないことが書かれている.そんなことを患者さんが聞くとがっかりするだろうから,一言フォローすると,完治させられない理由は,歯周病菌がポケットを構成する粘膜上皮の表面に存在するにとどまらず,粘膜を構成する細胞の中にまで入り込んで免疫システムから逃れようとするものだから歯周病原菌を完全に除菌することが不可能となる,という意味で「完治させられない」と表現されている.しかし,最新の病因論をよく理解すれば,歯周病はコントロール可能な疾患であることがわかる.つまり,歯周病原菌と歯周組織との共生関係を継続させることができれば,歯周病は発症,進行しないということを言っているのと同じことなのだ.そして,歯周病原菌と歯周組織との共生を継続させることは歯周病学的に可能なので,歯周病になっている人や,歯周病になることを恐れている人はどうか安心して欲しい.
参考文献: 天野敦夫.21世紀のペリオドントロジー.東京:クインテッセンス出版,2016.